失眠(Insomnia)前言
失眠是現代人最常見的睡眠困擾,早期認識、正確應對,才能有效預防慢性化
許多人都有過失眠的經歷。根據台灣睡眠醫學會統計,全台有超過 200 萬人飽受長期慢性失眠之苦,盛行率高達 10.7%,平均每十人就有一人長期失眠。
失眠的正式學術名稱是「睡眠疾患(Sleep Disorder)」。失眠是一種主觀感受,有許多不同的類型——有的人睡了十小時還覺得睡不飽,有的人一天只睡五小時卻神采奕奕,因此失眠的評估沒有那麼簡單,需由專業醫師綜合評估。
失眠起初通常是暫時性的,可以被改善與治癒。但若置之不理,待慢性化後治療難度將大幅提升。因此,學習正確的失眠知識、早期預防,是非常重要的一步。

失眠的症狀與分類
了解失眠的不同型態,有助於找到最適合自己的治療方向
🔸 常見失眠症狀
🔸 失眠原因分類
找不到明確外在原因的失眠,約佔整體失眠人數的 10%。通常與個人體質、神經系統過度激活(hyperarousal)有關。
由其他原因引起的失眠,佔大多數。常見原因包括:壓力、情緒(焦慮、憂鬱)、身體疾病、環境干擾、咖啡因過量、藥物副作用等。治療應優先處理根本原因。
🔸 依持續時間分類
通常由特定壓力事件誘發,隨壓力解除多可自行改善。若持續超過數週仍未改善,應尋求醫療協助,避免演變為慢性。
失眠慢性化後治療難度大幅提升,尤其超過半年以上。建議積極尋求失眠認知行為治療(CBT-I)及必要時輔以藥物治療。
睡眠衛教:好眠的基礎習慣
睡眠衛教(Sleep Hygiene)是改善失眠最基本、最安全的第一步,無副作用且效果持久
每天同一時間起床(包括假日),是調整生理時鐘最有效的方式,不建議週末補眠超過 1 小時。
手機、平板、電腦的藍光會抑制褪黑激素分泌。建議睡前 60 分鐘停用電子裝置。
咖啡因半衰期約 5~6 小時,建議午後 2 點後避免攝取。酒精雖初期助眠,但會破壞睡眠結構、增加夜醒。
理想臥室溫度約 18~22°C,保持黑暗與安靜。可使用遮光窗簾、耳塞或白噪音輔助。
規律有氧運動可顯著改善睡眠品質,但應避免睡前 3 小時內做劇烈運動,以免身體過度興奮。
避免在床上工作、看電視或滑手機,讓大腦建立「床=睡覺」的制約反應,這是刺激控制法的核心原則。
睡前大量進食會影響消化並干擾睡眠,但過餓也會讓人難以入睡。可適量輕食,避免高油高糖食物。
固定的睡前程序有助於大腦切換到休息模式,如:溫水澡、閱讀紙本書、輕柔音樂、伸展操等。
非藥物治療
非藥物治療是慢性失眠的根本解方,尤其是睡眠認知行為治療(CBT-I)效果持久且無副作用
🏆 睡眠認知行為治療(CBT-I)— 慢性失眠首選治療
多項大規模研究證實,CBT-I(Cognitive Behavioral Therapy for Insomnia)是慢性失眠的第一線治療方法,效果不亞於藥物,且長期維持效果更優於藥物。主要包含以下幾個核心技術:
- 1睡眠限制法(Sleep Restriction):短暫縮短臥床時間,提高睡眠效率,再逐步延長至適當時數,重建穩定的睡眠節律。
- 2刺激控制法(Stimulus Control):重新建立「床=睡覺」的連結,如有 20 分鐘無法入睡,應離開床鋪,直到有睡意再回來。
- 3認知重建(Cognitive Restructuring):識別並改變對睡眠的錯誤信念,如「我今晚一定要睡 8 小時」等過度要求,減少睡前焦慮。
- 4放鬆訓練(Relaxation Training):腹式呼吸、漸進式肌肉放鬆、正念冥想等,降低睡前身心激活程度。
- 5睡眠衛教(Sleep Hygiene Education):學習影響睡眠的各種因素,建立有助於好眠的生活習慣。
其他非藥物輔助療法
- ✦呼吸訓練:4-7-8 呼吸法、腹式呼吸,可快速降低交感神經活性,有助入睡。
- ✦正念減壓(MBSR):透過冥想練習,降低對失眠的過度關注與焦慮,改善睡眠品質。
- ✦轉移注意力:睡前避免處理工作或情緒議題,以輕鬆的活動轉換心境。
- ✦規律有氧運動:每週 150 分鐘中等強度有氧運動,可顯著改善失眠及睡眠深度。
藥物治療
藥物治療是失眠的重要輔助工具,應「適時、適性、適量」使用,並搭配非藥物治療效果最佳
研究指出,失眠患者同時接受藥物和心理治療的效果最佳。藥物可作為橋接工具,幫助快速改善睡眠,待狀況穩定後逐步減少藥物,以非藥物治療長期維持。藥物本身有利有弊,並非越強越好,應由專業醫師評估後開立。
🔸 各類助眠藥物比較
| 藥物類別 | 代表藥物 | 成癮風險 | 管制級別 | 健保給付 |
|---|---|---|---|---|
| 苯二氮平類(BZD) | Estazolam、Lorazepam、Alprazolam | 有成癮風險 | 3~4 級管制 | 健保給付 |
| 非苯二氮平類(Z-drug) | Zolpidem(使蒂諾斯) | 有成癮風險 | 4 級管制 | 健保給付 |
| 食慾素受體拮抗劑(DORA) | 達衛眠(Lemborexant) | 極低 | 非管制藥品 | 自費 |
| 褪黑激素受體促效劑 | 亞眠靚、柔速瑞、樂好眠 | 極低 | 非管制藥品 | 自費 |
1. 苯二氮平類(BZD)與 Z-drug
目前臨床上最常用的助眠藥物,效果顯著,但長期使用有成癮與耐藥風險,均屬管制藥品,需由專業醫師診療開立。
- 苯二氮平類(BZD):如 Estazolam、Lorazepam(Lowen)、Alprazolam(Xanax)等。透過增強 GABA 系統抑制大腦活性達到助眠效果。
- 非苯二氮平類(Z-drug):如 Zolpidem(Stilnox 使蒂諾斯)。效果快速,但需注意夢遊、失憶斷片等副作用,不宜長期大量使用。
2. 達衛眠(Dayvigo/Lemborexant)
達衛眠是目前全球最新型的助眠藥物,屬雙重食慾素受體拮抗劑(DORA),由日本衛采(Eisai)藥廠開發,2022 年獲台灣衛福部食藥署(TFDA)核准上市。其作用機轉與傳統安眠藥截然不同——不壓制大腦,而是精準阻斷大腦的「清醒訊號」,讓睡眠系統自然接管。
2022 年刊載於頂尖醫學期刊《刺胳針》(The Lancet,IF=88.5)的大規模網絡統合分析,涵蓋 154 個雙盲 RCT、44,089 位受試者、30 種助眠藥物,結論建議 Lemborexant(達衛眠)列為成人失眠症的第一線治療藥物。
3. 褪黑激素(Melatonin)藥物
褪黑激素是人體本身分泌的激素,白天光照下濃度低,夜晚入睡前濃度升高,產生「想睡」的感覺。藥品級褪黑激素可輔助調整生理時鐘,適合時差調整或輕度睡眠相位問題。
台灣衛福部核准的藥品級褪黑激素包括:亞眠靚、柔速瑞、樂好眠等,需醫師處方。
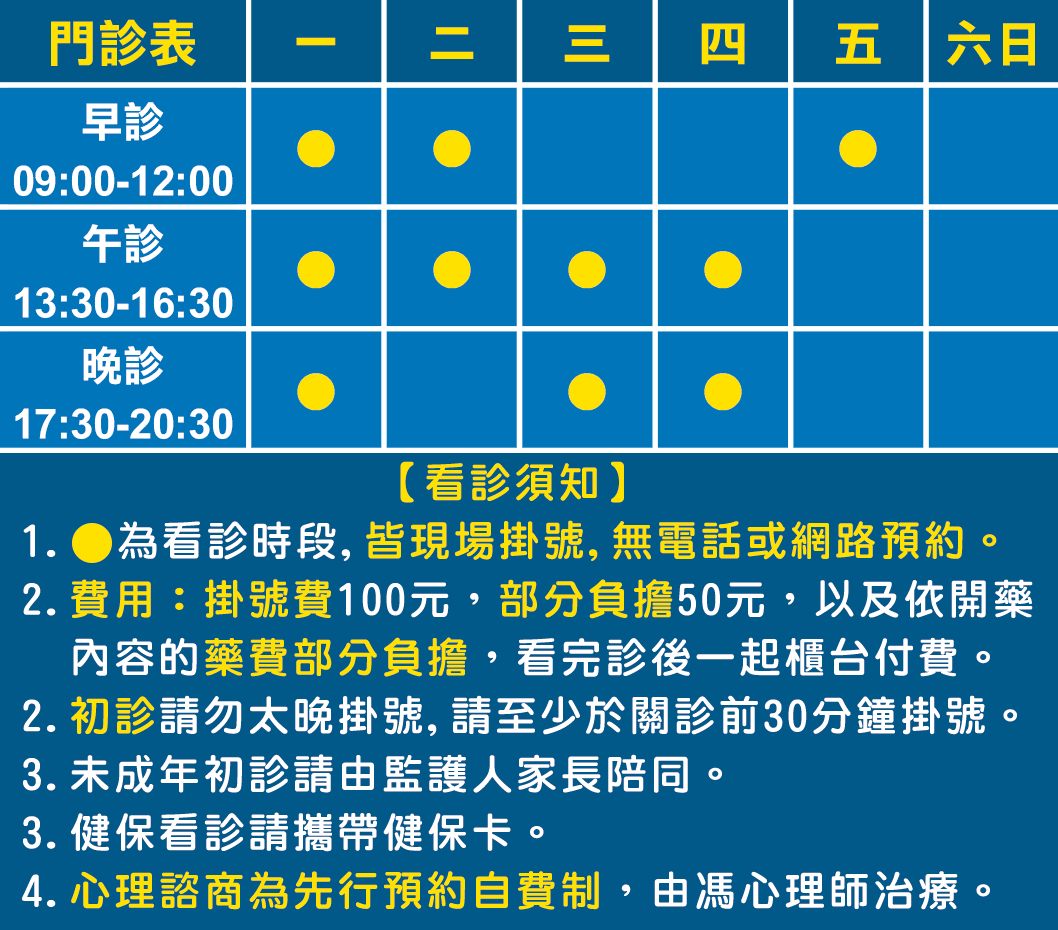
雷亞診所門診時間
如有長期失眠困擾,歡迎至雷亞診所由林子堯醫師進行專業評估與治療